ПСЕВДОАРТРОЗЫ
Содержание:
Псевдоартроз («несросшийся перелом»)
Реактивный гипертрофический псевдоартроз
Этиология замедленной консолидации, несросшихся переломов и псевдоартрозов, как таковых
Руководство по лечению замедленной консолидации кости и псевдоартрозов
Руководство по оперативному лечению
19.1 Определения
19.1.1 Замедленное сращение перелома
Большинство переломов консолидируется через 4-6 месяцев или, как минимум, определяются рентгенологические признаки прогрессирующего сращения на серии рентгенограмм. Если перелом к этому сроку не зажил, то мы говорим о замедленной консолидации. Даже если первоначально выполненная внутренняя фиксация обеспечивает хорошую адаптацию фрагментов и делает линии перелома практически невидимыми, они со временем расширяются и может появиться облакообразная, слабо выраженная „ирритационная мозоль" с нечеткими контурами (Irritation — англ. — раздражение). Зоны рассасывания вокруг устройств для внутренней фиксации будут являться признаками расшатывания и раздражения.
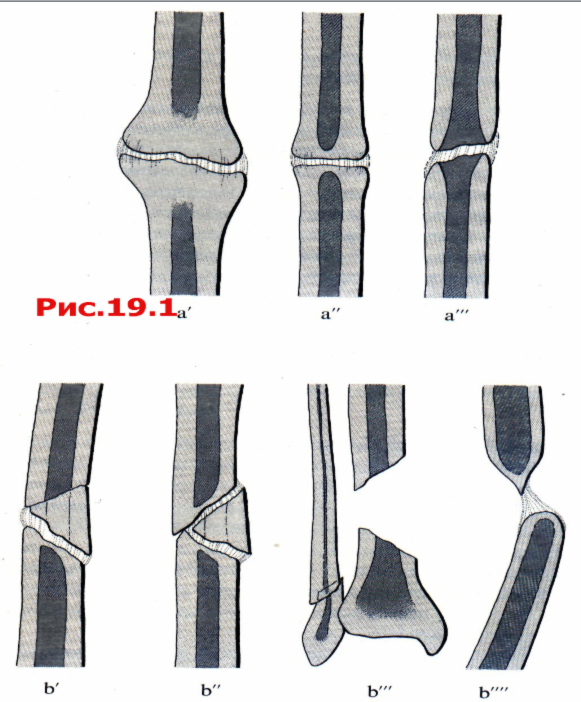
19.1.2 Псевдоартроз («несросшийся перелом»)
При образовании псевдоартроза имеет место прерывание процесса заживления перелома. Между основными фрагментами перелома образуется фиброзная или хрящевая ткань и поэтому даже через 6-8 месяцев не возникает консолидации перелома. Мы выделяем при этом два основных различных типа псевдоартрозов (рис. 19.1): с одной стороны, реактивный, гипертрофический, хорошо кровоснабжаемый псевдоартроз; и, с другой стороны, нереактивный, атрофический или даже аваскулярный псевдоартроз.
19.1.2.1 Реактивный гипертрофический псевдоартроз
Свыше 90% псевдоартрозов, возникающих после консервативного лечения переломов, и меньшее количество после оперативного лечения представлены реактивным, гипертрофическим или сосудистым типом (рис. 19.1а). Рентгенологически этот тип характеризуется бурной реакцией кости, что приводит к значительному расширению концов кости (или фрагментов). Эта реакция ведет к образованию так называемого „псевдоартроза типа слоновьей HorH"(,,Elefant's foot"). Несколько меньшее количество реактивной ткани на конце кости возникает при так называемом „псевдоартрозе типа конского копыта" („Horse's hoof')(рис. 19. la"). Рентгенологически выраженный склероз не является признаком некроза кости, а скорее избыточным образованием костной ткани с прекрасным кровоснабжением. Этот факт оказывает чрезвычайно важное влияние на концепцию лечения. После абсолютной иммобилизации фрагментов происходит стремительная минерализация интерполированного хряща или соединительной ткани и они превращаются в кость. Поэтому концы фрагментов такого гипертрофического типа псевдоартроза не следует резецировать до тех пор, если это не потребуется для выполнения новой фиксации. Трансплантации кости можно, как правило, избежать. После иммобилизации интрамедуллярным гвоздем или компрессионной пластиной, предпочтительно с использованием одного или двух межфрагментарных шурупов, эти псевдоартрозы оссифицируются в течение нескольких недель.
19.2 Этиология замедленной консолидации, несросшихся переломов и псевдоартрозов, как таковых
Причинами возникновения замедленной консолидации и, соответственно, несращения перелома и псевдоартроза являются:
Чрезмерная подвижность вследствие неадекватной иммобилизации.
Наличие щели между фрагментами вследствие: интерпозиции мягких тканей, дистракции фрагментов перелома, разведения фрагментов имплантатами остеосинтеза, неправильная адаптация фрагментов, наличие костного дефекта.
Нарушение кровоснабжения вследствие: повреждения питающих сосудов, обширной отслойки надкостницы или повреждения ее вместе с мышцами, наличия свободных фрагментов, большого количества фрагментов, нарушения кровоснабжения имплантатами остеосинтеза или вследствие плохой оперативной техники.
Инфекция вследствие: некроза кости (секвестры), остеолиза (щель), расшатывания имплантатов (движение) .
Другие факторы включают: пожилой возраст, питание, стероидные гормоны, антикоагулянты, облучение, ожоги. Все эти факторы предрасполагают к возникновению псевдоартроза, однако сами не вызывают его.
19.3 Цели лечения псевдоартрозов
Коррегировать деформацию, то есть угловое смещение, ротацию, смещение по ширине и длине.
Мобилизовать прилежащие тугоподвижные суставы, особенно при метафизарных и эпифизарных псевдоартрозах. Для этого необходимо выполнить артротомию и артролиз, а также мобилизовать связки и капсулу, а также рассечь мышечные спайки.
Достичь сращения перелома в разумное время путем возможно меньшего числа оперативных вмешательств.
При инфицированных псевдоартрозах в дополнение к пункту 3 суметь достичь излечения инфекции. Это может потребовать нескольких операций для создания, во-первых, прочного соединения, а затем санации инфицированной полости, или же наоборот.
19.4 Руководство по лечению замедленной консолидации кости и псевдоартрозов
19.4.1 Консервативное лечение
19.4.1.1 Иммобилизация
При сосудистой форме замедленного сращения кости к консолидации перелома могут привести иммобилизация при помощи шины или гипсовой повязки, а также устранение нагрузки весом, могут привести к консолидации перелома.
Псевдоартроз болыпеберцовой кости можно с успехом лечить путем выполнения остеотомии малоберцовой кости с нагрузкой весом тела в гипсе; тем не менее, в результате часто возникает укорочение конечности и варусная деформация. По этой причине при оперативном лечении болыпеберцового псевдоартроза мы предлагаем оставлять малоберцовую кость интактной. Если лечение псевдоартроза бедренной кости при помощи циркулярного гипса или шины приводит к успеху, то результатом часто является сращение в неправильном положении и постоянное нарушение функции коленного сустава.
19.4.1.2 Электрическая стимуляция
Считается, что различные формы электрической стимуляции вызывают заживление в 60-80 % всех несращений. Исключения:
Этот метод обычно безуспешен при щели перелома шириной более 1 см; при аваскулярном и синовиальном псевдоартрозах; в случае, если движения в области перелома трудно контролировать (например, проксимальный отдел бедра или плеча); и при метафизарных несращениях.
Не удается коррегировать нарушение положения фрагментов или исправить укорочение конечности.
Часто требуется длительная иммобилизация в гипсе без нагрузки весом, что приводит к атрофии кости и мягких тканей, тугоподвижности суставов и потере функции.
19.4.2 Руководство по оперативному лечению
Причины несращений устраняют следующие мероприятия :
Стабильный остеосинтез (компрессионная пластина и стягивающие шурупы, интрамедуллярный гвоздь или наружный фиксатор) уменьшает подвижность фрагментов перелома.
Щель перелома необходимо закрыть: стабилизировать перелом посредством межфрагментарной компрессии, пересадить кортикоспонгиозный костного блок или переместить сегмент (дистракционный остеогенез) по Илизарову.
Улучшение кровоснабжения: путем декортикации и пересадки губчатого вещества кости (см. рис. 19.3,19.4) — в этом случае возможно заживление аваскулярного несращения, иногда даже при наличии инфекции. В дальнейшем ранние движения (облегченные стабильной фиксацией) позволяют уменьшить мышечную атрофию, фиброзирование и тугоподвижность суставов. К излечению может также привести и свободная пересадка лоскутов (кость и мягкие ткани) с микрохирургической техникой.
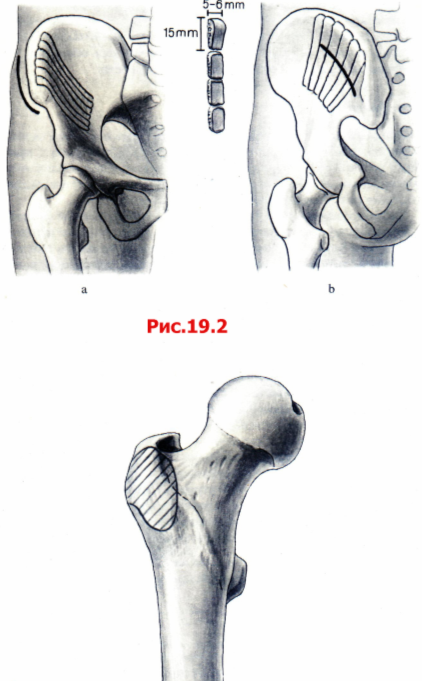
Рис. 19.2 Забор костного трансплантата с внутренней поверхности переднего крыла подвздошной кости. Выполните разрез в 1 — 2 см медиальнее или латеральнее Crista Шаса. Кожу и мягкие ткани отводят двумя маленькими крючками Хомана.
А Используйте долото для получения губчато-кортикальных полосок длиной 6 -10 см со внутренней поверхности крыла подвздошной кости. Разрежьте эти полоски на меньшие куски шириной 5 - 6 мм и длиной 15 мм.
B Если вам нужна лишь губчатая кость, то используйте широкий остеотом. В парасакральной области приподнимите широкий лоскут чисто кортикальной кости, который вы сможете позже уложить на место. После обнажения губчатой кости ее забирают долотом с U-образным профилем. Парасакральная часть подвздошной кости является наиболее богатым источником губчатой кости.
С Губчатая кость хорошего качества содержишься в большом вертеле. Окно в кортикальном слое необходимо аккуратно закрыть.
19.5 Принципы оперативного лечения
Разделение на замедленную консолидацию, несращение и псевдоартрозы используется в качестве основы для планирования лечебного процесса. Необходимо особо подчеркнуть, что предупреждение всегда лучше, чем лечение! Любая зона некровоснабжаемой или некротической кости в области диафиза может быть причиной возникновения замедленной консолидации или несращения в случае, если она больше 1 см размером. Поэтому для каждого хирурга, который находит такую зону в ходе операции, должно быть очевидной необходимость пересадки губчатого вещества кости.
19.5.1 Неинфицированный псевдоартроз
Диагноз замедленной консолидации должен быть поставлен через 3-4 месяца, после чего необходимо начать соответствующее лечение: стабилизация и, при необходимости, пересадка костной ткани. Если правильном расположении фрагментов лечение может быть консервативным ( иммобилизация в гипсе без нагрузки) или оперативным (остеосинтез, открытая репозиция или внутренняя фиксация).
Если предварительно уже была выполнена внутренняя фиксация пластинами и стягивающими шурупами, которые оказались расшатанными и/или шель перелома расширилась, то к быстрой консолидации могут привести замена или добавление стягивающего шурупа, затягивание расшатанных шурупов, добавление костного трансплантата и декортикация ( рис. 19.3,19.4). Удаление расшатанной болыпеберцовой или бедренной пластины и замещение её интрамедуллярным гвоздём с рассверливанием обычно является успешным альтернативным методом лечения при сосудистом псевдоартрозе.
При сосудистом типе псевдоартроза после диафизарного перелома (костная мозоль типа слоновьей ноги или конского копыта), то в большинстве случаев достаточно выполнить лишь стабилизацию перелома. Нет необходимости резецировать концы фрагментов, трансплантировать костную ткань или иммобилизовать в гипсе. Освежать концы фрагментов перед стабильной внутренней фиксацией следует лишь в случае угловой деформации. Декортикацию выполняют для индуцирования быстрого заживления. Если кровоснабжение является недостаточным, а размеры костной мозоли минимальны (олиготрофический вплоть до атрофического псевдоартроза), то пересадка губчатого вещества кости является обязательной!
При аваскулярном диафизарном нереактивном псевдоартрозе для стимуляции процесса заживления используют декортикацию и трансплантацию костной ткани в дополнение, естественно, к стабильной внутренней фиксации, как было указано выше. Если кость порозна и шурупы не держат, то в расшатанные отверстия шурупов можно ввести метилметакрилатный костный цемент, повторно вкрутить шурупы и дать цементу затвердеть. В таком случае шурупы будут затянуты термическим способом (рис. 19.8.Ь).
Внимательно следите: цемент нельзя вводить в отверстия (для шурупов), прилежащие к или расположенные в зоне перелома; он также не должен оставаться вне кости!
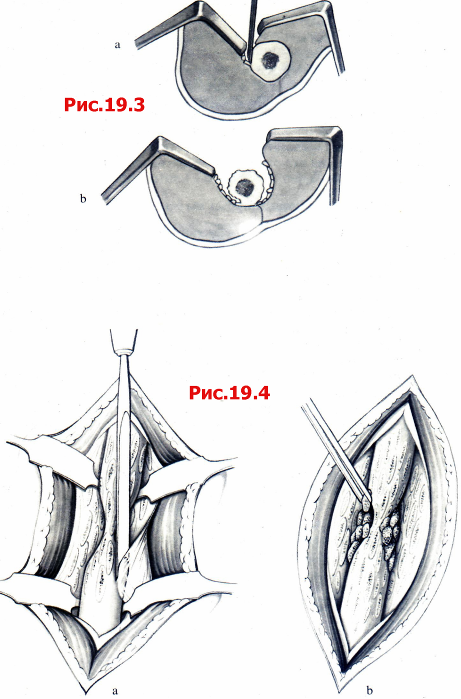
Рис. 19.3 Декортикация по Judet (и Femister).
А Рассеките мягкие ткани до кости. Выделите кость, отсекая долотом маленькие кусочки. При этом внимательно следите, чтобы эти кусочки сохраняли свои мягкотканные прикрепления и, следовательно, кровоснабжение.
B Декортикация должна составлять от 1/2 до 3/4 окружности кости и распространяться на 5 см проксимальнее и дистальнее псевдоартроза. Этот слой мобильных живых кортикальных фрагментов кости обычно быстро консолидируется с образованием прочной фиксирующей мозоли вне зависимости от характера (инфицированный или неинфицированный) псевдоартроза.
Рис. 19.4
А При лечении олиготрофических или атрофических псевдоартрозов декортицируют оба фрагмента.
B При этом формируют полости между костью и мягкоткакным покровом для последующей пересадки аутогенной губчатой кости. При коррегирующей остеотомии так же необходимо выполнять декортикацию через костную мозоль, возникшую после перелома.
При наличии обширного диафизарного дефекта — например, после открытого перелома — для стабилизации может быть использован наружный фиксатор, пластина, или интрамедулярный гвоздь с блокированием. В зависимости от ширины щели хорошим альтернативным методом стабилизации является трансплантация кортико-спонгиозного или васкуляризованного сложнотканного костного транстлантата (например, малоберцового). При нормальной подвижности стопы удлинение до 2 см может быть выполнено при помощи компрессии/дистракции в ходе внутренней фиксации. Если требуется постепенное удлинение более, чем на 2 см, то может быть рекомендована методика Илизарова с использованием трубчатого фиксатора АО (см.главу 5).
Аналогичные принципы трансплантации кости применимы к синовиальным псевдоартрозам в зависимости от наличия или отсутствия хорошего кровоснабжения костных концов и костной мозоли. Кроме того, концы фрагментов освежают и выполняют декортикацию, ткань псевдоартроза удаляют, открывают костномозговые каналы и репонируют перелом, придавая отломкам правильное положение. Операцию завершают стабильной внутренней фиксацией.
При метафизарных псевдоартрозах мы рекомендуем следующие мероприятия:
Мобилизуйте тугоподвижные суставы (в начале вмешательства или в качестве отдельной операции) посредством артротомии с капсулотомией или капсулэктомией; резецируйте гипертрофированную синовиальную оболочку, выполните артролиз; удалите свободные фрагменты; мобилизуйте соседние группы мышц. Выполняйте осторожные движения в суставах до тех пор, пока подвижность в них полностью не восстановится.
Реконструируйте суставные поверхности и временно фиксируйте их спицами Киршнера: стабилизируйте одним или, предпочтительнее, несколькими межфрагментарными стягивающими шурупами. При наличии дефекта - используйте позиционный шуруп для фиксации суставного фрагмента без его компрессии; заполните дефект аутогенной губчатой костью.
Фиксируйте стабильно реконструированный метафизарный фрагмент к диафизу при помощи клинковой, Т-образной, L-образной или опорной пластины. Где возможно, используйте для создания стабильности компрессию. При остеопорозе метафизарного фрагмента для достижения хорошего результата фиксируйте за, как минимум, две (предпочтительнее — три) точки. Пересадка губчатой кости необходима, если имеется значительных размеров щель или аваскулярный учясток кости. Иногда, если метафизарный фрагмент очень короток, используйте наружные стержневые фиксаторы.
(Иногда для этой цели может оказаться полезной временная блокировка сустава наружным фиксатором). При выраженном остеопорозе кости в некоторых случаях необходимо заполненить отверстия для шурупов костным цементом.
Начинайте ранние активные движения в прилежащих суставах (физиотерапия, постоянная пассивная и активная мобилизация).
19.5.2 Инфицированный псевдоартроз
При лечении инфицированного недренируемого псевдоартроза рекомендованы следующие процедуры.
При неактивной форме (сухой, без секреции в течение, как минимум, трех месяцев): используйте краткосрочную антибиотикопрофилактику; удалите некротизированную кость и рубцовые, некровоснабжаемые мягкие ткани и свободные фрагменты, а также расшатанные имплантаты остеосинтеза; иногда приходится выполнять резекцию кости; проверьте правильность репозиции; используйте пересадку губчатого вещества кости при ги-потрофической или аваскулярной форме псевдоартроза; для стабилизации используйте пластину, интрамедуллярный гвоздь или наружный фиксатор; мобилизируйте соседние суставы путем физиотерапии, постоянных активных и пассивных движений.
Активные („секретирующие") инфицированные псевдоартрозы требуют в большинстве случаев выполнения многоэтапных операций. Первый этап состоит в расширенной некрэктомии и обильном промывании. Дренирование осуществляется открытым ведением раны или закрытым способом посредством проточного промывания. Возможно местное использование антибиотиков. Стабилизации достигают при помощи наружного фиксатора. Как правило, применяют парентеральное введение антибиотиков до, во время и после операции; антибиотикотерапию необходимо продолжать при наличии выделений из раны. Второй этап — через 10-20 дней в случае, если процесс заживления протекает нормально - состоит в декортикации и трансплантации аутогенной губчатой кости. В зависимости от стабильности остеосинтез можно оставить без изменений или улучшить. Благодаря наличию дистракционного остеогенеза сегодня существует возможность резекции больших инфицированных сегментов и их замещению после санации мягких тканей путем перемещения фрагментов от здоровой части кости. Вновь образованная костная ткань имеет высокие качественные характеристики, пересадки аутогенной губчатой кости можно избежать или же использовать её в зоне резекции.
19.6 Предоперационное планирование (см. также главу 2)
При оперативном лечении псевдоартрозов не существует экстренных ситуаций, за исключением сепсиса. Поэтому всегда есть время для внимательного и вдумчивого предоперационного планирования, что является обязательным условием получения хорошего результата.
Изучение анамнеза объяснит и даст ответы на многие вопросы. Был ли перелом открытым или закрытым? Имела ли место высокоэнергетическая травма или нет? Были ли признаки инфицирования? Наблюдалась ли аллергия к антибиотикам или лекарственным препаратам? Какие были выполнены оперативные мероприятия и были ли осложнения? Использовались ли имплантаты и были ли они впоследствии удалены? Выполняли ли пересадку кожи или перемещение мышц? Какими были другие повреждения или переломы? Будет ли влиять остаточная дисфункция других поврежденных органов на перспективу лечения псевдоартроза?
Физикальное исследование определит наличие деформации, подвижности в зоне перелома, локализацию болезненности, тугоподвижность прилежащих суставов, мышечную атрофию, состояние кожи и наличие рубцов, повреждение нервов и сосудов, укорочение конечностей, и т.д.
Для понимания этиологии псевдоартроза важен анализ серии рентгенограмм. Изучение оригинальных рентгенограмм, выполненных непосредственно после травмы, часто дает возможность выявить фрагменты, которые в период после травмы привели к нарушению нормального процесса заживления.
Необходимо тщательно выбирать и планировать использование имплантатов и инструментов для первичного лечения, а в случае неудачи первого вмешательства - для повторных операций. Должны быть заранее заказаны специальные инструменты или приспособления для того, чтобы во время операции были доступны все возможные методы фиксации. Для уверенности в том, что различные имплантаты и инструменты будут в наличии, нужно вовремя информировать персонал операционной и медицинских сестер о планах хирурга . Кроме того, перед операцией необходимо проверить наличие стерильных турникетов, специального травматологического операционного стола, освещения, усилителя рентгеновского изображения, рентгенограмм, и т.д., а также правильно уложить пациента.
Другие диагностичесские исследования и манипуляции, которые могут оказаться полезными:
артроскопия, которая может оказаться необходимой для определения степени повреждения сустава при метафизарном суставном псевдоартрозе; фистулография с метиленовым синим до операции, которая дает информацию о глубине и направлении свища; предоперационное бактереологическое исследование отделяемого свища, тканевых биоптатов и аспирата из свища, что поможет затем выделить патогенные микроорганизмы при инфицированном псевдоартрозе и определить их чувствительность к антибиотикам; артериограммы в прямой и боковой проекциях, которые необходимо выполнять при открытых переломах с образованием рубцов или после ранее выполненных оперативных вмешательств, когда существуют сомнения в адекватном кровообращении или планируется перемещение васкуляризованных тканей. Иногда артериографию можно заменить ультразвуковым исследованием (Допплер-сонография); сцинтиграфия костей, ценная при синовиальных псевдоартрозах; сцинтиграфия костей с галлием, полезная для определения наличия инфекции; электромиография, исследование нервной проводимости и внимательное неврологи
ческое предоперационное обследование, которые полезны для определения характера
повреждений нервов и их выраженности и могут определить необходимость выделения
нервов и их реконструкции во время операции по поводу псевдоартроза.
Предоперационные консультации с другими специолистами часто оказываются весьма полезными для предупреждения осложнений и споров после операции. Мы относим к ним консультантов из области анестезиологии, пластической хирургии и банка крови, например, а также, при наличии инфекции, специалистов по гнойным заболеваниям. Если признаков инфекции нет, то с профилактической целью используют антибиотики ( обычно цефалоспорины) до, во время и после операции в течение максимально 36 часов для предупреждения развития инфекционных осложнений после множественных оперативных вмешательств на конечности.
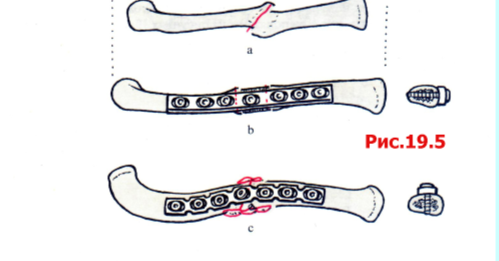
Рис. 19.5
А Псевдоартрозы ключицы стабилизируют 3,5-мм DCP или 3,5-мм реконструкционной пластиной с 6 или 7 отверстиями.
B Достаточно часто возникает необходимость резецирования концов псевдоартроза и пересадка туда губчато-кор-тикального блока. При лечении этих псевдоартрозов необходимо предпринимать попытку восстановления нормальной длины ключицы. DCP можно точно смоделировать па форме кости при наложении по передней поверхности. Такая локализация пластины имеет преимущество из-за относительно плоской поверхности ключицы.
С В этом случае использована 3,5-мм реконструкционная пластина и стягивающий шуруп для восстановления кривизны и длины ключицы. Кроме этого, дополнительно пересажена губчатая кость.
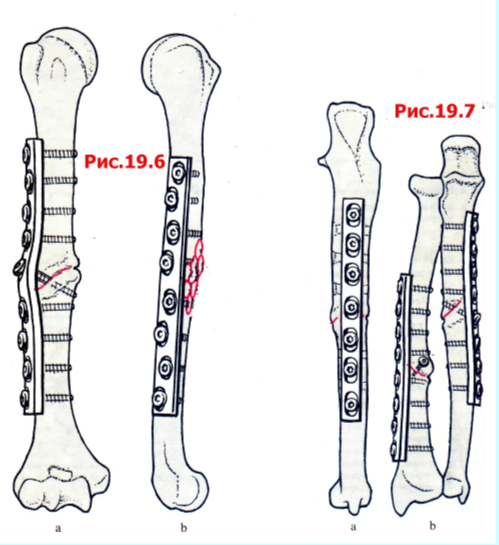
Рис. 19.6
А Для лечения плечевой кости необходимо использовать широкую 4,5-мм DCP с 8 или 9 отверстиями. Шурупы должны быть закреплены, как минимум, в 8 кортикальных слоях с каждой стороны псевдоартроза. Пластину обычно накладывают на наружный кортикальный слой. Мы используем широкую пластину не потому, что она более жесткая, а потому, что ее отверстия расположены зигзагообразно.
B Несращения и псевдоартрозы плечевой кости часто относятся к нереактивному, атрофическому типу. Подобный тип несращения развивается на плечевой кости чаще, чем где бы то ни было. Если заживление перелома ведет к образованию нереактивного псевдоартроза, то часто это связано с исключительной степенью остеопороза. Мы считаем, что для создания быстрой консолидации необходимо как выполнить декортикацию псевдоартроза, так и выполнить аутотрансплантацию губчатого вещества кости. Декортикация должна быть выполнена лишь с той стороны кости, где шурупы не помешают получению хорошего результата. В тех случаях, когда шурупы неустойчивы, можно использовать метилметакрилатный цемент, однако необходимо внимательно следить, чтобы цемент не попал в псевдоартроз и не был расположен за пределами кости.
Обратите внимание: при лечении псевдоартрозов плечевой кости с тугоподвижностыо в локтевом сустава обычно возникает необходимость расположения пластины по задней поверхности для создания эффекта фиксации стягиванием. В тех случаях, когда фиксация не идеальна, рука должна быть иммобилизована в двойной гипсовой шине или облегченной гипсовой шине на 4-6 недель для защиты внутренней фиксации и предупреждения миграции шурупов.
Рис. 19.7
А При псевдоартрозах лучевой или локтевой костей у крупных мужчин мы используем узкую 4,5-мм DCP с 7 или более отверстиями в качестве стягивающего фиксатора. Обратите внимание на расположение пластины с 7 отверстиями на локтевой кости - отверстия находятся под прямыми углами к старым отверстиям. Для обеих костей у женщин и некрупных мужчин мы предпочитаем 3,5-мм DCP с 8 отверстиями или длиннее.
B Два гипертрофических псевдоартроза лучевой и локтевой костей стабилизированы в этом случае пластиной и одним межфрагментарным шурупом. Для получения нормально функционирующего дистального лучелоктевого сустава необходимо точно восстановить длину обеих костей.
19.7 Оперативная техника
Наиболее часто используемые и специальные методики лечения псевдоартрозов и образования ложных суставов показаны на рисунках 19.5 - 19.40 , объяснения даны в подписях к рисункам.
Рис. 19.8
А Псевдоартроз в области хирургической шейки плечевой кости фиксирован Т-образной пластиной.
B Если имеется выраженный остеопороз и шурупы неустойчивы, то рассмотрите возможность использования кортикальных шурупов и цемента.
Рис. 19.9
А Косой надмыщелковый псевдоартроз плечевой кости. Обратите внимание на стягивающий шуруп, проходящий через линию псевдоартроза.
B Этот Y-образный надмыщелковый псевдоартроз фиксирован с медиальной стороны треть-трубчатой пластиной. Медиальная пластина должна быть наложена по гребню кости, латеральная пластина - под прямым углом к ней по задней поверхности. Предпочтительно использовать 3,5-мм реконструкционную пластину. Обратите внимание на пересаженные губчатые костные трансплантаты. Может возникнуть необходимость перемещения N. -ulnaris кпереди из-за медиального имплантата. Для фиксации межмыщелкового перелома использован поперечный стягивающий шуруп (или позиционный шуруп).
Рис. 19.10
Этот поперечный надмыщелковый псевдоартроз был стабилизирован сзади ложковидной пластиной. Конец локтевого отростка был резецирован для предупреждения ущемления его на пластине в Fossa olecrani и был использован в качестве костного трансплантата.
Рис. 19.11
Псевдоартроз проксимального отдела локтевой кости (перелом Monteggia с клиновидным фрагментом). С задней стороны использована 3,5-мм реконструкционная пластика со стягивающим шурупом в клиновидном фрагменте. Проксимальный интрамедуллярный шуруп обеспечивает более прочное закрепление в остеопорозном проксимальном фрагменте. Вокруг зоны несращения используют костные трансплантаты. Обратите внимание на отверстие от шурупа устройства для компрессии\ристракции, которое указывает на необходимость его использования для получения хорошего результата.
Рис. 19.12
A, B Обратите внимание на использование малой Т-пластины в лечении метафизарного псевдоартроза проксимально фаланги. В область дефекта пересаживают губчатую кость. Хорошим альтернативным методом является мыщелковая пластина для пальцев.
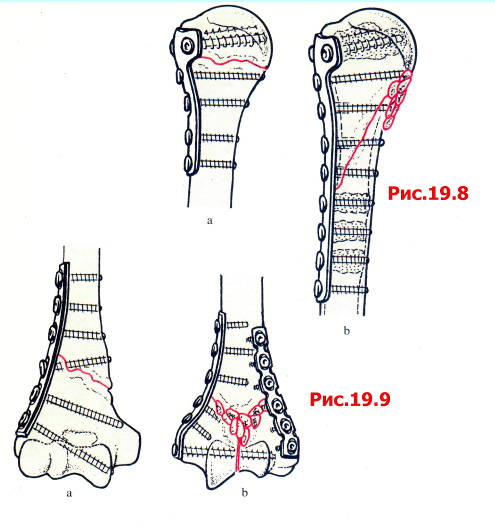
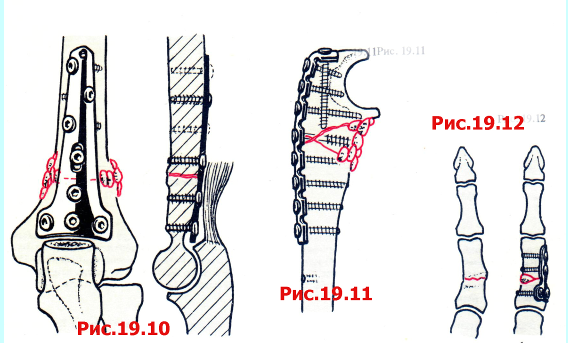
Рис. 19.13 Псевдоартрозы средней трети бедренной кости (и большеберцовой) представляют собой идеальные показания для интрамедуллярного гвоздя.
Рис. 19.14,
Рис.19.15 Блокированный универсальный гвоздь использован в следующих ситуациях: если при использовании обычного гвоздя сложно достичь осевой или ротационной стабильности; если перелом расположен в подвертельной или надмыщелковой области бедра (Рис. 19.14) или аналогичных областях большеберцовой кости (Рис.19.15); или если необходимо восстановить длину ноги. Рассверливание не должно быть столь интенсивным, как при использовании обычного гвоздя, поскольку блокирующие болты создают большую стабильность перелома, чем увеличение размеров зоны контакта после рассверливания.
Рис. 19.16 Вскрытие костномозгового канала, часто закрытого на уровне псевдоартроза, ручным сверлом. При рассверливании дрелью может возникнуть перегрев плотной кости. Поэтому при сверлении ни в коем случае нельзя использовать турникет.
Продолжение »
